 1404/07/19
1404/07/19
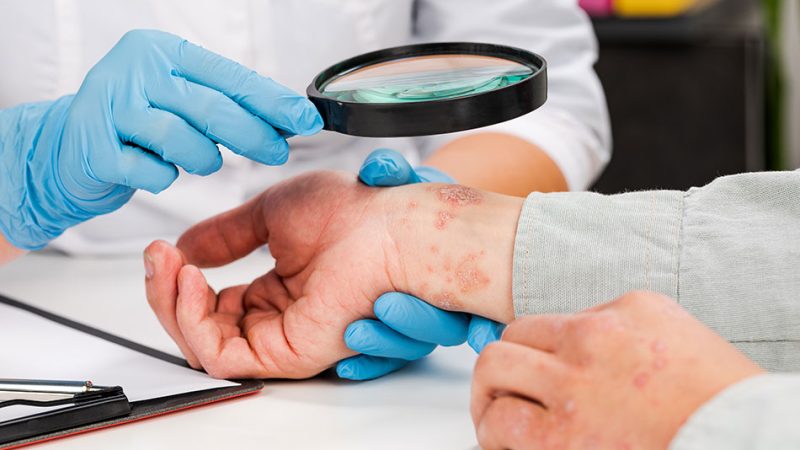
پسوریازیس یک بیماری التهابی و مزمن پوستی
انواع مختلفی از بیماری پسوریازیس وجود دارد. برای اطلاع از علت بروز، روشهای تشخیص و درمان بیماری صدف، این مطلب از سایت دکترعبیدی را مطالعه کنید.

تمامی مطالب علمی این سایت، به تایید تیم علمی پزشکی داروسازی دکتر عبیدی رسیده است.
شاید برای شما پیشآمده باشد که اسم روماتیسم یا بیماریهای روماتیسمی را شنیده باشید اما ندانید منظور از بیماریهای روماتیسمی چیست و شامل کدام بیماریها است. در این مقاله قصد داریم درباره این موضوع اطلاعاتی را در اختیار شما قرار دهیم.
اصطلاح بیماریهای روماتیسمی به التهاب مفاصل و سایر مشکلات مربوط به مفصلها، استخوانها، رباطها و عضلات گفته میشود. علاوه بر درگیری مفاصل احتمال دارد بافت همبند در نقاط مختلف بدن هم دچار اختلال شود. گاهی اوقات به جای روماتیسم از اصطلاح اختلالات عضلانی-اسکلتی استفاده میشود.
شایعترین تظاهرات بیماریهای روماتیسمی شامل موارد زیر است؛
بیشتر اوقات این شرایط زمانی اتفاق میافتد که سیستم ایمنی بدن فعال شده و به بافتهای طبیعی بدن آسیب میرساند. اگرچه هنوز عامل اصلی این مسئله شناختهنشدهاست، اما برخی عوامل در ایجاد این نوع بیماریها به شرح زیر است:
ازجمله شایعترین بیماریهای روماتیسمی به شرح زیر است:
تا به حال روش درمانی قطعی برای بیماریهای روماتیسمی شناخته نشده است، بنابراین هدف از درمان این بیماریها به حداقل رساندن درد و التهاب و به دنبال آن کاهش آسیبهای مفصلی است.
اگرچه گفتیم این بیماریها قابل درمان نیستند اما میتوان با اقداماتی از جمله مصرف داروهای تجویز شده توسط پزشک، جراحی و بهبود سبک زندگی، آسیب مفصلی را به حداقل ممکن رساند.
برخی از بیماریهای روماتیسمی مثل استئوآرتریت و اسپوندیلیتانکلیوزان در تمام طول زندگی فرد به صورت مزمن حضور دارند، در حالی برخی دیگر مثل نقرس دارای حملاتی در روند بیماری است که ممکن است چند هفته طول بکشد، بنابراین با درمان مناسب میتوان تا حدامکان تعداد این حملات را کم کرد.
از طرفی بیماری آرتریت روماتوئید که دارای سیر مزمن و پیشرونده است، در صورت عدم درمان منجر به آسیب غیرقابل بازگشت مفاصل در دو سال اول ابتلای بیماری میشود اما با تشخیص و درمان سریع، احتمال آسیب به مفاصل تا ٩٠٪ کاهش پیدا میکند.
بیماران روماتیسمی دو نوع عوارض را در طول بیماری خود ممکن است تجربه کنند. عوارض مربوط به خود بیماری و عوارضی که داروهای مصرفی ممکن است ایجاد کنند.
در ادامه درباره هرکدام توضیح خواهیمداد.
از جمله عوارضی که بیماران روماتیسمی ممکن است به آن دچار شوند شامل موارد زیر است:
برای بهبود علائم بیماری روماتیسمی داروهای مختلفی استفاده میشود، که برخی از آنها ممکن است عوارضی به همراه داشته باشد. بنابراین بهتر است درباره این داروها و عوارض آنها بیشتر بدانیم.
شایعترین عارضه مصرف این دسته از داروها مشکلات معده مثل؛ سوزش سردل و با احتمال کمتر ایجاد زخممعده است. درموارد شدید ممکن است زخمهای گوارشی ایجادشده در اثر مصرف این داروها دچار خونریزی شوند.
استروئیدها یا همان داروهای کورتونی، از جمله داروهایی هستند که به کنترل علائم بیماریهای روماتیسمی کمک زیادی میکنند، ولی ممکن است باعث عوارضی مانند افزایش قندخون، بالارفتن فشارخون، چاقی وآسیب به استخوانها شود.
این داروها به دو صورت تزریقی و خوراکی موجود میباشند، که مصرف قرصهای خوراکی میتواند باعث بروز حالت تهوع شود. بهتر است در کنار این داروها از ویتامین B و اسیدفولیک استفاده شود.
جدیترین عارضه مصرف این داروها آسیب کبدی است، که برای پیشگیری از بروز آن پزشک دربازههای زمانی مشخص آنزیمهای کبدی را بررسی کرده و توصیه میشود از نوشیدن الکل درکنار مصرف این داروها خودداری شود.
از آنجایی که داروهای بیولوژیک سیستمایمنی را ضعیف میکند، احتمال ابتلا به عفونتها و یا فعال شدن بیماریهای عفونی نهفته در بدن وجود دارد. بنابراین قبل از شروع درمان پزشک، بیمار را از لحاظ وجود هپاتیت یا سل بررسی کرده و توصیه میشود حین مصرف دارو نکات بهداشتی مثل شستشوی مرتب دستها را رعایت کرده و درصورت بروز علائم بیماری عفونی به پزشک مراجعه شود.
پزشک فوقتخصص روماتولوژی فردی است که ابتدا دورهی تخصص اطفال یا داخلی را گذرانده و سپس برای درمان بیماریهای روماتیسمی و مفاصل آموزش دیده است.
تشخیص التهاب مفاصل، بیماریهای خودایمنی، دردها و اختلالات عضلانی اسکلتی و پوکی استخوان در مراحل اولیه و درمان آنها به عهده روماتولوژیست است.
هرچند گاهی اوقات درمان این اختلالات ممکن است علاوه بر روماتولوژیست نیاز به همکاری سایر پزشکها هم داشتهباشد.
هر دو تخصص روی درمان اختلالات مربوط به مفاصل تمرکز دارند، اما روماتولوژیست از طریق درمان دارویی این کار را انجام میدهد در حالی که پزشک متخصص ارتوپدی بیشتر در زمینه جراحی و مدیریت شکستگیها فعالیت میکند.
متخصص مغز و اعصاب برای درمان بیماریهای مربوط به سیستم عصبی مرکزی و اعصاب آموزش دیده است، در حالی که روماتولوژیست تظاهرات متفاوت بیماری در قسمتهای مختلف بدن از جمله اعصاب را بررسی و درمان میکند.
بسیاری اوقات ممکن است سایر پزشکان با توجه به نتایج آزمایشات و معاینات ما را به روماتولوژیست ارجاع دهند، هرچند به طور کلی بهتر است بدانیم در صورت داشتن شرایط زیر باید به فوقتخصص روماتولوژی مراجعه کنیم.
بسیاری از افراد ممکن است مدت زیادی دچار دردهای عضلانی و مفصلی باشند. در این صورت بهتر است به روماتولوژیست مراجعه کرد. پزشک فوق تخصص روماتولوژی در این موارد با انجام معاینات و بررسی سایر تظاهرات بیماریهای روماتولوژی از جمله؛ تب، درد قفسهی سینه، ضایعات پوستی و تورم مفاصل و رسیدن به تشخیص قطعی، روش درمانی مناسب را انتخاب خواهدکرد.
گاهی اوقات ممکن است تظاهرات بیماریهای روماتیسمی خفیف باشد و پزشک پس از مشاهدهی برخی علائم آزمایشاتی مثل؛ فاکتور روماتیسمی (RF یا rheumatoid factor)، آنتیبادی ضدهسته (ANA یا antinuclear antibodies) و سرعت رسوب گلبول قرمز (ESR یا erythrocyte sedimentation rate) درخواست کند و با توجه به نتایج به دست آمده از آزمایشات فرد را به روماتولوژیست ارجاع دهد.
بسیاری از بیماریهای روماتیسمی دارای منشا ژنتیکی هستند. بنابراین درصورتی که افراد خانواده به این بیماریها مبتلا باشند، بهتر است برای تشخیص سریعتر و جلوگیری از پیشرفت بیماری به متخصص روماتولوژی مراجعه کرد.
شایعترین علائم و نشانههای بیماری روماتیسمی که در صورت ابتلا به آنها باید به روماتولوژیست مراجعه کرد، شامل موارد زیر است:
افراد مبتلا به بیماریهای روماتیسمی بعد از تشخیص بیماری باید همچنان تحت نظر روماتولوژیست باشند چرا که این نوع بیماریها ماهیت مزمن داشته و نیاز به درمان طولانی مدت دارند.
مراجعه به روماتولوژیست در مواقع ضروری کمک میکند که اختلالات روماتیسمی سریعتر تشخیص داده شوند و همانطور که گفتیم هرچه بیماری روماتیسمی زودتر تشخیص دادهشده و تحت درمان قرار بگیرد، احتمال ابتلا به عوارض بیماری روماتیسمی و آسیب غیرقابل بازگشت مفاصل کمتر شده و همچنین کیفیت زندگی بیمار افت نخواهدکرد.
بیماریهای روماتیسمی اغلب در دوران بارداری روی مادر تاثیر میگذارند که با مدیریت مناسب این دوره توسط پزشک بسیاری از خانمها، دورهی حاملگی را به راحتی طی خواهند کرد. هرچند توجه به این نکته ضروری است که تا زمانی که بیماری فرد کنترل نشده بهتر است باردار نشود.
بیماریهای روماتیسمی از جمله آرتریت روماتوئید، لوپوس و سندروم آنتیفسفولیپید معمولا در دوره بارداری تا حدودی خفیفتر میشوند. در ادامه دربارهی تاثیر هرکدام در بارداری توضیح خواهیمداد.
هر خانم مبتلا به بیماریهای روماتیسمی بهتر است حداقل ٣ الی ٦ هفته قبل از اقدام به بارداری تحت نظر پزشک قرار بگیرد و تا زمانی که پزشک تشخیص ندهد داروهای مصرفی برای مادر یا جنین ممکن است همراه با عوارض باشد، همچنان بیمار باید به مصرف داروهای خود ادامه دهد.
بیماریهای روماتیسمی میتواند زندگی افراد را تغییر دهد و از آنجایی که مزمن هستند نیاز به مصرف طولانیمدت دارو دارند. همچنین با توجه به علائمی که بیمار تجربه میکند، احتمال دارد انجام برخی فعالیتهای روزانه با سختی همراه باشد.
بنابراین فرد بیمار با انجام برخی تغییرات در سبک زندگی میتواند شرایط را مدیریت کرده و کیفیت زندگی خود را حفظ کند. از جمله این اقدامات:
خودمراقبتی بخش مهمی از زندگی مبتلایان به بیماریهای روماتیسمی است و شامل؛
مهم است بیمار داروهای تجویزشده را مطابق دستور پزشک مصرف کند و حتی اگر احساس بهبودی دارد، مصرف داروها را قطع نکند. چراکه داروها میتوانند از بروز حملات بیماری و آسیبهای غیرقابل بازگشت در روند درمان جلوگیری کنند.
همانطور که اشاره کردیم بیماریهای روماتیسمی مزمن هستند، بنابراین لازم است بیمار در فواصل زمانی معین به پزشک مراجعه کند.
IR-0725-ABD-9789-AS
منابع: cdc , hopkinsmedicine , everydayhealth , rheumatology , tristatearthritis , nhs.uk , rheumatology , webmd
همه حقوق این وبسایت متعلق به داروسـازی دکتـر عبیدی است. © 1404
دیدگاه کاربران